Тема № 7 (часть 2): «Оказание первой помощи. Основы ухода за больными»
Переломы
Переломы бывают травматические и патологические; закрытые (без повреждения кожи) и открытые (с повреждением кожи). Линия перелома может иметь различное направление в зависимости от приложенной травмирующей силы. В этой связи различают переломы поперечные, возникающие в основном от действия прямого удара; косые – при этом на выпуклой стороне нередко образуется костный отломок треугольной формы; винтообразные – возникают при фиксировании одного конца конечности и вращении другой части. При поперечном сдавливании, превышающим прочность кости, образуются оскольчатые переломы. Если же действующая сила направлена параллельно оси длинной трубчатой кости (при падении с высоты на прямые ноги), возникает вколоченный перелом, когда один из отломков внедряется в другой. Переломы могут быть со смещением костных отломков и без него.
Клинические признаки переломов. Признаки переломов можно разделить на 2-е группы: относительные (вероятные), которые встречаются и при других травмах и абсолютные (достоверные), характерные для переломов. К абсолютным переломам относятся:
1. Укорочение конечности, которое наступает в результате смещения костных отломков по длине.
2. Деформация в месте травмы – возникает при смещении костных отломков, наличие гематомы и отёка тканей.
3. Появление патологической подвижности в месте травмы.
4. Костный хруст – появляется при ощупывании места повреждения или при перекладывании конечности, возникает от трения костных отломков.
5. Усиление боли в месте травмы при нагрузке по оси кости.
Первая медицинская помощь при открытых переломах с кровотечением начинается с немедленной остановки кровотечения (наиболее вероятно наложение жгута) и наложением стерильной (асептической) повязки. Дальнейшие мероприятия одинаковы, как для открытых, так и для закрытых переломов. Для профилактики травматического шока проводят обезболивание. Следующая задача – иммобилизация костных отломков в месте перелома. Это достигается наложением стандартных шин или подручных средств. Завершается первая медпомощь доставкой пострадавшего в лечебное учреждение.
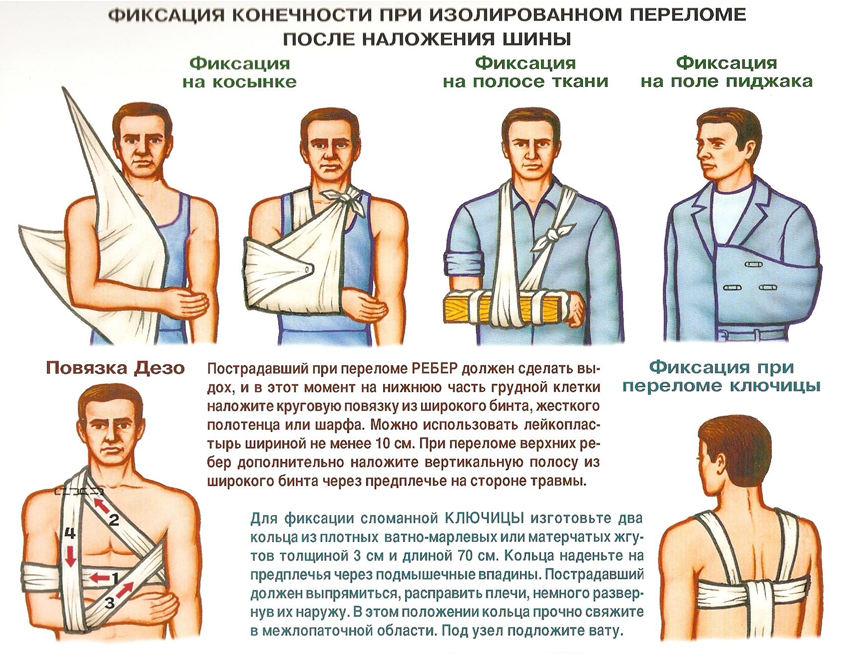
Правила наложения шин
1. Шину из жёсткого материала нельзя накладывать на голое тело, её (шину) обкладывают ватой, полотенцем или другой тканью.
2. Шина подгоняется по здоровой конечности и накладывается на повреждённую поверхность в соответствии с размерами и конфигурацией.
3. После подгонки шины, она тщательно прибинтовывается спиральными турами, начиная с периферии к повреждённой конечности, при этом шина должна хорошо фиксировать область перелома и составлять с конечностью единое целое.
4. При иммобилизации конечности следует придать ей функционально выгодное положение.
5. При определении количества суставов, нуждающихся в фиксации, можно ориентироваться на цифру 4. Например: при переломе предплечья, имеющего 2 кости, следует фиксировать 2 сустава, что в сумме даёт 4.
Транспортировать пострадавшего в лечебное учреждение при переломах верхней конечности можно сидя, а с переломами нижней конечности – лёжа на спине, желательно на носилках. Конечность должна быть уложена на что-нибудь мягкое и несколько приподнята. Транспортировка и особенно перекладывание пострадавшего должны быть очень щадящими, т. к. малейшее смещение костных отломков причиняет сильную боль. Кроме того, костные отломки могут повредить сосуды, мышцы, коду и т. д. Пострадавшему надо дать тёплый чай или кофе. Перевозку можно осуществлять на любом транспортном средстве.
Способы наложения шин
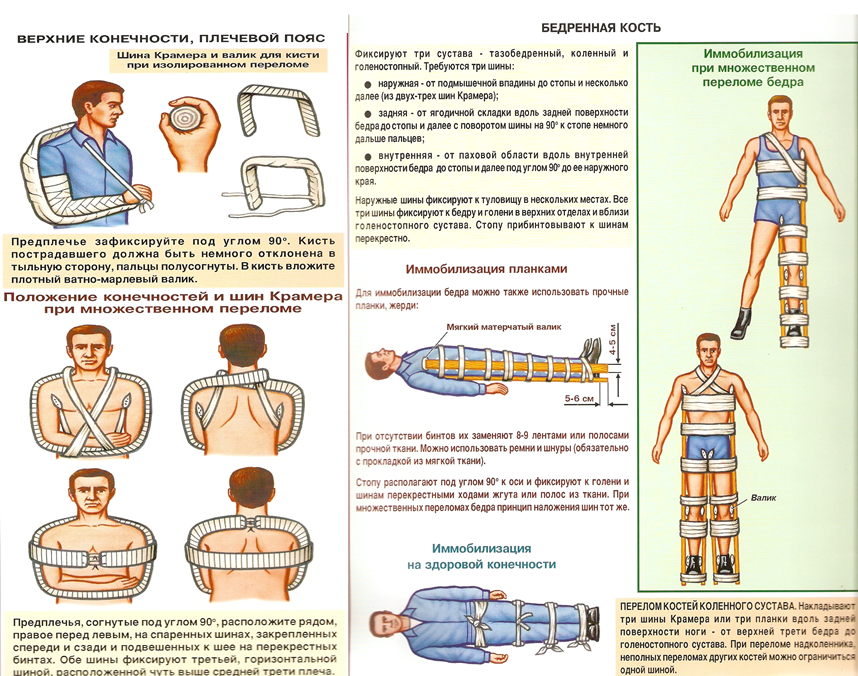
При переломе костей предплечья руку сгибают под прямым углом в локтевом суставе, ладонь обращена к животу, пальцы полусогнуты. Шина накладывается по задненаружной поверхности повреждённой конечности от кисти (несколько выступая за пальцы для защиты предплечья от случайных соприкосновений) до верхней трети плеча, обеспечивая, таким образом, неподвижность в лучезапястном и локтевом суставах и прочно фиксирует перелом. Шину надёжно прибинтовывают спиральными турами к конечности, начиная от кисти и заканчивая на плече. Затем руку подвешивают на косынке или ленте бинта.
При переломе плечевой кости – руке придают такое же положение, как при переломе костей предплечья. В подмышечную впадину необходимо вложить плотный ватно-марлевый валик. Шину моделируют по здоровой конечности и накладывают по задненаружной поверхности повреждённой от кисти до лопатки. Таким образом, шина идёт через пястно-запястную область, лучезапястный сустав, по предплечью, через локтевой сустав, по плечу, через плечевой сустав, поворачивает на спину и доходит до лопатки неповреждённой стороны. Шину прибинтовывают спиральными турами и конечности, начиная с кисти. В области плечевого сустава и спины фиксацию осуществляют колосовидными или 8-ми образными турами. Правильно наложенная шина создаёт неподвижность в трёх суставах и надёжно иммобилизует место перелома. При отсутствии под рукой твёрдых материалов можно воспользоваться аутоиммобилизацией: руку необходимо согнуть в локтевом суставе под прямым углом, подвести её к туловищу и плотно прибинтовать.
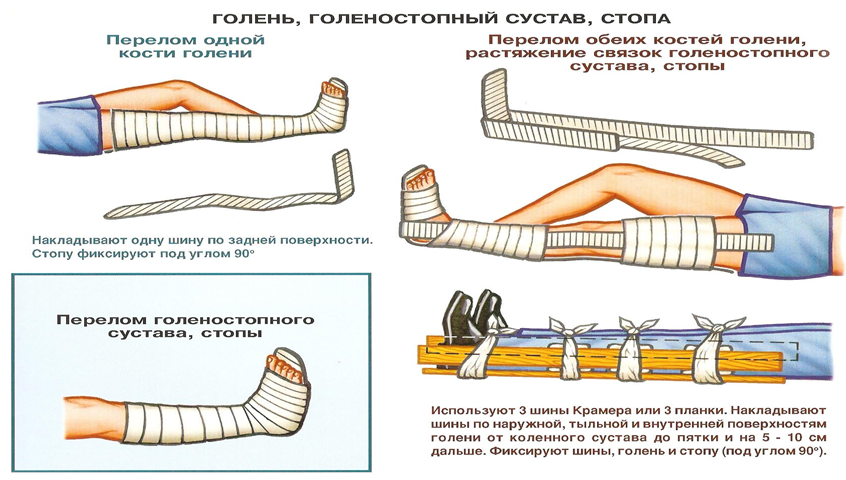
При переломе голени – шину накладывают по задней поверхности повреждённой конечности. Моделируют, насколько позволяет материал, по здоровой конечности: стопа по отношению к голени под прямым углом, коленный сустав немного согнут, и накладывают шину на пострадавшую ногу от средней трети бедра до стопы. Шина должна немного выступать за кончики пальцев. Бинтуют от стопы спиральными турами по направлению к бедру, фиксируя два сустава – коленный и голеностопный. Кончики пальцев должны оставаться свободными от повязки для контроля. Если не окажется стандартных средств, можно использовать две доски, которые прикладывают с боков с таким расчётом, чтобы они фиксировали два сустава. Бинтуют спиральными турами, начиная с периферии. Голеностопный сустав фиксируют 8-ми образной повязкой. В случае, если под рукой не окажется подходящего материала, тогда повреждённую конечность следует прибинтовать к здоровой.
При переломе бедренной кости необходимо обеспечить неподвижность в голеностопном, коленном и тазобедренном суставах. Для достижения этой цели стандартные шины или подручные средства накладывают по внутренней и наружной поверхности ноги. Внутренняя боковая шина пойдёт от промежности до стопы, наружная – от подмышечной впадины до стопы. Для более жёсткой фиксации можно наложить третью шину по задней поверхности ягодичной складки до стопы. Костные выступы (лодыжки, коленный сустав) необходимо проложить ватой. Все шины хорошо прибинтовывают к ноге и туловищу широким бинтом.
Вывод по первому вопросу:
В первом вопросе рассмотрены основные принципы оказания первой помощи пострадавшим в неотложных ситуациях, раскрыты понятия различных травм и даны основные способы оказания первой помощи.
Второй учебный вопрос: Основы ухода за больными.
Уход за больными - это комплекс мероприятий, проводимых с целью облегчения состояния больных и облегчения успеха их лечения.
Правильно организованный уход за больными и пораженными способствует быстрейшему их выздоровлению, недооценка роли ухода может привести к удлинению сроков лечения, а подчас и к возникновению осложнений.
Уход за больными подразделяется на общий (включает мероприятия, применяемые по отношению ко всякому больному); и специальный (требуется отдельным категориям больных уходу имеется в виду - создание условий, располагающих к психическому покою, обеспечению благоприятной санитарно-гигиенической обстановки; систематическое, тщательное и грамотное наблюдение за больными; выявление изменений, происходящих в состоянии их здоровья и настроения; точное и своевременное выполнение предписаний и назначений врача.
Особого внимания требуют больные с постельным режимом. Основная задача лечебно-охранительного режима:
- беречь больного от психологических травм и душевных переживаний;
- повышать настроение, вызывать уверенность в быстрейшем выздоровлении.
Необходимо помнить, что большинство больных мнительные люди. Им нельзя говорить обо всех обнаруженных у них изменениях. С больным надо вести себя всегда ровно, спокойно, уверенно. Информацию о ходе лечения и состоянии больному должен сообщать врач.
Большое значение при уходе за больным имеет внешний облик медицинского работника. Он должен вызывать положительные эмоции. Для этого необходимо всегда быть в чистом, отутюженном, запахнутом халате, с шапочкой на голове, с короткой стрижкой и ухоженными руками.
Личная гигиена больного и уход за ним
При уходе за больным необходимо очень внимательно следить за чистотой его тела. Для этого ходячие больные 1 раз в неделю принимают гигиенический душ или ванну. Мытье производится мылом с мочалкой. Мочалки хранятся в дезинфицирующем растворе. При наличии противопоказаний к принятию душа больного систематически обтирают влажным полотенцем, смоченным в воде комнатной температуры, водном растворе спирта и в одеколоне. Как бы ни было тяжело состояние больного, необходимо ежедневно утром, а еще лучше и на ночь умывать его лицо или протирать влажным тампоном. Нужно следить за чистотой рук, периодически обрезать ногти, очищать уши от серы. Волосы больного следует ежедневно расчесывать, а очень тяжелых и инфекционных больных лучше стричь наголо. Стрижка волос обязательна при обнаружении вшивости.
Ходячие больные должны утром и вечером мыть лицо, шею и руки; руки моют также перед каждым приемом пищи и после посещения туалета. После гигиенического душа (обработки) больным меняют нательное и постельное белье. Смена белья тяжелобольным производится таким образом, чтобы не причинить им боли и не вызвать физического напряжения. Для смены рубашки ее вначале завертывают на больном как можно выше, затем приподнимают верхнюю часть туловища больного, вытягивают рубашку из-под спины и снимают через затылок и голову и, наконец, с рук. С больной руки рукав снимают в последнюю очередь. При одевании действуют в обратном порядке.
Чтобы сменить простыню, тяжелобольного необходимо повернуть на бок или придвинуть к краю кровати. Затем свободную половину простыни иную таким же образом чистую простынь, после этого больного поворачивают на другой бок на разостланную половину свежей простыни, убирают грязную и расправляют чистую.
При сползании больного с подушки его необходимо приподнять. Для этого одну руку подсовывают под плечевой пояс, другую - под бедра и, слегка приподняв больного, подтягивают его на подушку. Если больной имеет большую массу тела, это делают вдвоем. Таким же приемом (вдвоем) переносят (перекладывают) больного на носилки (каталки), другую кровать.
Уход за полостью рта и носа. При нахождении больного в лазарете следует следить за его полостью рта и языком. Ходячие больные самостоятельно утром при умывании и перед отходом ко сну чистят зубы и тщательно прополаскивают рот водой. У тяжелых больных полость рта и язык протирают несколько раз в день ватным тампоном, смоченным в растворе 0,9% хлорида натрия (0,5% растворе гидрокарбоната натрия, 0,5% растворе перекиси водорода). Тампон (марля) наматывают на палец или палочку с зазубринами. После протирания рекомендуется осторожно промыть полоть рта теми же растворами. Для этого используются резиновые баллоны, большеразмерные шприцы (без игл), кружка Эсмарха с пластмассовым наконечником и др.
Сильно обложенный, сухой и потрескавшийся язык надо смазывать несколько раз в день смесью глицерина с 2% раствором соды. Для того чтобы не замочить постельное или нательное белье при обработке полости рта у лежащего больного, его шею и грудь покрывают клеенчатым фартуком, а под подбородок подставляют лоток или тазик.
Уход за полостью носа заключается в предупреждении образования корок и большого количества слизи, также своевременного их удаления. Для этого нос промывают по утрам теплой водой. При необходимости корочки в носу смазываются размягчающими мазями (глицерин или вазелин). Больного надо обучить правильно сморкаться, это особенно важно при остром насморке. Рекомендуется поочередно, зажав одну ноздрю пальцем, легко выдуть слизь из другой половины носа. При таком способе сморкания не происходит проталкивания слизи через евстахиеву трубу в барабанную полость, что может вызвать воспаление среднего уха. Капли водят в нос в лежачем или сидячем положении больного с запрокинутой головой. Порошки больной должен втягивать в нос небольшими щепотками. Для мази приготавливают ватные тампоны.
Предупреждение пролежней.
У больных, длительно находящихся в одном положении, могут возникнуть пролежни поверхностные или глубокие язвы, возникающие в местах давления на ткани. Так, при длительном положении на спине, пролежни чаще всего появляются в области крестца, ягодиц и на пятках. Образованию пролежня способствуют истощение, нечистая влажная кожа, грязное в складках постельное белье. Санитарный инструктор должен ежедневно осматривать тяжелых больных и при появлении красных болезненных пятен, докладывать врачу. Таким больным необходимо ежедневно проводить обтирания всего тела теплой водой с добавлением спирта. При покраснении кожи ее протирают камфорным спиртом или одеколоном. Нельзя допускать, чтобы больной лежал на мокром белье. Ежедневно стряхивать простынь от крошек. Периодически менять положение больного и, наконец, применять подкладные резиновые круги. Круг вкладывают в наволочку или специальный чехол, затем не туго надувают специальным насосом (но не ртом) и подкладывают под больного так, чтобы подвергающееся давлению место проходилось над отверстием круга.
Госпитальное белье и требования к нему. Приготовление постели.
Госпитальное белье, выдаваемое больным, должно быть всегда чистым, сухим, без заплат и грубых швов, соответствовать размерам кровати и антропометрическим данным госпитализируемого. Матрац следует периодически чистить и проветривать, а в случае необходимости дезинфицировать. Для больных, страдающих недержанием мочи и кала, по всей ширине матраца прикрепляют клеенку, хорошо подогнув ее края, что предупреждает загрязнение матраца. На матрац кладут простынь, края которой также подворачивают под матрац. Подушки тщательно взбивают и кладут таким образом, чтобы нижняя лежала прямо и выдавалась немного из-под верхней, а верхняя упиралась в спинку кровати. Одеяла подбираются по сезону, желательно, чтобы в каждой палате они были одинакового цвета. На одеяло надевают пододеяльник и хорошо закрывают его.
Общие сведения о питании больных.
Питание больных в лазарете медпункта и военных лечебно-профилактических учреждениях осуществляется по госпитальному пайку. В соответствии с назначением врача каждому больному назначается диета, которая способствует успешному действию других лечебных факторов. От пищевых рационов для повседневного питания лечебные диеты (применяются 15 основных диет) отличаются тем, что химический состав и калорийность, объем, консистенция, и другие качества пищи строго контролируются и регулируются путем целенаправленного подбора пищевых продуктов и блюд, применения надлежащих методов кулинарной обработки пищи, изменения режима питания.
Кормление тяжелобольных.
При кормлении тяжелобольных им, по возможности, придается полусидячее положение. Для этого поднимается головной конец кровати и под подушку подкладывается валик или под голову кладут несколько подушек. Для удобства еды поперек кровати можно ставить специальную низкую скамейку или подставлять особый Г-образный столик, доска которого также направляется поперек кровати. Столик покрывают белой скатеркой или салфеткой. На нем устанавливаются тарелки, кладут хлеб, ложку и вилку. Высокое положение головы позволяет больному самому видеть пищу и принимать ее. Больным, которые не могут есть самостоятельно, санитарный инструктор (санитар) обязан помочь. Делать это надо не спеша и осторожно. Ложку не следует заполнять доверху, чтобы не облить больного. Кроме того, из полной ложки трудно глотать пищу. При отсутствии аппетита или отказе от пищи кормящий должен попытаться убедить больного в необходимости принятия пищи и ни в коем случае не вливать ее в рот, если он ее не глотает.
Воду, кисели, кофе, протертые супы лучше всего давать из поильника. Если больной в часы приема пищи спит, его не следует будить, а при пробуждении - пищу нагреть и покормить.
В случае, когда нормальное прохождение пищи через рот становится невозможным, организуется искусственное питание больного через желудочный зонд или парентерально (минуя желудочно-кишечный тракт). Иногда питательные вещества вводятся с помощью клизм. Для питания через желудочный зонд стерильный тонкий зонд вводится в желудок через рот или нос. Обычно эту процедуру выполняет врач.
Питание через клизму используется как дополнительный метод. Растворы в прямую кишку можно вводить с помощью капельной клизмы (60-80 капель в минуту, за час около 240 мл) или одномоментно с помощью резинового баллона в количестве 100-200 мл. За 30-40 мин до питательной клизмы ставится очистительная. Растворы вводятся в подогретом до 38-39°С виде.
Обязанности санитара дружины в организации и осуществлении питания больных весьма существенны. Он должен тщательно следить за доведением до больного продуктов, перечисленных в меню-раскладке, за тем, чтобы пища подавалась в горячем виде, и чтобы больные получали соответствующую диету, назначенную врачом. Температура пищи к моменту ее приема больными должна быть для первых блюд не ниже 75°С, для вторых - не ниже 65°С. Температура холодных супов, киселя и компотов - не выше 14°С. Чтобы пища имела соответствующую температуру, необходимо с солдатской кухни доставлять ее в термосах и закрытых кастрюлях, а в буфетный медпункт иметь электрические плиты для подогрева. Санитар контролирует прием пищи больными.
Нельзя разрешать к употреблению не рекомендованные продукты, приносимые больным сослуживцами и знакомыми. Чрезвычайно большую роль при питании больных играет обстановка и вид подаваемой пищи.
После приема пищи посуда тщательно моется, а при использовании её инфекционными больными - дезинфицируется.
Организация питания при медицинской эвакуации
Если больные или раненые находятся в пути свыше 5-6 ч., их необходимо кормить. В этих целях у сопровождающих должны быть термоса с горячей пищей, чай и набор сухих продуктов (хлеб, соль, сахар и т.д.). В отдельных случаях эвакуированные требуют продолжения или организации искусственного питания, для осуществления которого санитар перед началом движения должен получить у врача подробный инструктаж и выполнять все его рекомендации.
Наблюдение за состоянием больного
Общий вид, особенно лицо больного и его выражение, а также выражение глаз наблюдательному человеку могут сказать о многом и нередко дают возможность определить предстоящие поступки больного, тяжесть его заболевания, а также подсказать, какие срочные мероприятия необходимо провести. Так, активное состояние больного отмечается в начале заболевания, а в случае крайней слабости и при потере сознания наблюдается пассивность. Сильная одышка приводит больного в сидячее положение, в случае воспаления легких одышка уменьшается при лежании на больном боку, при переломах ребер - на здоровом. Лежачее положение на спине встречается при сильных болях в животе и т.д. Одутловатое лицо чаще бывает вследствие общего отека при болезнях почек и сердца, при частных приступах удушья. При сердечной декомпенсации лицо отечно, желтовато-бледное, с синеватым оттенком; рот постоянно полуоткрыт, губы посиневшие, глаза тусклые, слипающиеся. Лицо лихорадящего больного характеризуется покраснением кожи, блестящими глазами, возбужденным выражением и т.д.
Очень важно наблюдать за цветом кожи больного, появлением сыпей, интенсивностью, временем и местами выделения пота.
Измерение температуры тела больного.
У здорового человека температура в течение суток колеблется в пределах, не превышающих 1°С. Измеряется она обычно в подмышечной впадине, а в некоторых случаях - в полости рта и прямой кишке с помощью термометра.
При измерении температуры в подмышечной впадине у больного насухо протирают эту область, встряхивают термометр и, убедившись, что столбик ртути опустился ниже 36-37°С, вкладывают нижним концом (резервуаром) в подмышечную впадину. Затем больной плотно прижимает термометр рукой и ожидает в течение 10-15 мин. При измерении температуры в полости рта резервуар термометра помещают между нижней поверхностью языка и дном рта, удерживая его сомкнутыми губами. При ректальном измерении резервуар термометра смазывают вазелином, вводят в задний проход за внутренний сфинктер, после чего сближают ягодицы, фиксируя положение термометра. В полости рта термометр держат не менее 10 мин, в прямой кишке - не менее 5 мин.
В норме температура тела в подмышечной впадине колеблется в пределах 36,0-36,8°С, близка к подмышечной температура в полости рта; температура прямой кишки обычно превышает температуру подмышечной области на 0,2-0,4°С. В военно-лечебных учреждениях температура тела измеряется, как правило, дважды: утром между 7-9 ч. и вечером между 17-19 ч. Иногда по назначению врача измерение температуры тела производится через каждые 3 ч. Показания термометра записывают в историю болезни: Ломаная кривая, полученная при соединении всех нанесенных точек линиями, носит название температурной кривой.
Лихорадящие больные требуют тщательного и внимательного ухода. При быстром повышении температуры тела до высоких цифр, сопровождающемся ознобом, больного согревают, - укутывают вторым одеялом, обкладывают грелками с горячей водой. В это время, в зависимости от состояния больного, рекомендуется давать горячий чай или кофе. Если после озноба во всем теле появляется ощущение жара, на лоб кладут холодный компресс или пузырь со льдом, холодной водой или со снегом. Тело можно протирать прохладной водой с уксусом. В случае, если больной без сознания или бредит, около него устанавливается индивидуальный пост.
При высокой температуре в связи с перевозбуждением нервной системы оставлять больного одного опасно. Он может с постели выпрыгнуть в окно и т.д., поэтому к больному надо чаще подходить, следить за его пульсом и общим состоянием. При ухудшении состояния немедленно доложить врачу.
Критическое падение температуры может сопровождаться обильным потоотделением и явлениями сердечно-сосудистой слабости. Санитарный инструктор должен вести тщательное наблюдение за такими больными, в случае необходимости давать сердечные средства и менять влажное белье.
Пульс больного и его измерение.
Одним из показателей состояния сердечно-сосудистой системы является пульс. Прощупывается он легче там, где артерия ближе прилегает к кожному покрову.
Обычно пульс определяют на лучевой артерии, Для этого венчики второго и третьего пальцев руки накладываются на артерию в области нижней трети четверти предплечья. Для того чтобы пальпации не мешало натяжение мышц и сухожилий руки больного, ее кладут на кровать (стол, тумбочку) в удобном положении.
Частота пульса у здорового человека колеблется в пределах 60-80 ударов в 1 мин. Ее измеряют путем подсчета ударов за всю минуту или за 0,5 мин с последующим умножением на два.
Частоту пульса наносят на температурный лист, а затем отмеченные точки красным карандашом соединяют прямыми линиями. Получается кривая, которую можно сопоставить с температурной кривой.
Наблюдение за дыханием.
В покое частота дыхания у взрослого человека в среднем составляет 16-18 в 1 мин. Значительно увеличивается она при изменении психического состояния, в различных видах физической деятельности и особенно при заболеваниях.
Количество поступающего в легкие воздуха зависит не только от частоты, но и глубины и ритма дыхания. При его недостатке возникают такие патологические состояния как одышка, удушье и асфиксия. При одышке наблюдаются неприятные ощущения в, виде стеснения груди и недостатка воздуха. Удушье сопровождается еще более выраженным недостатком воздуха. Асфиксия - это такое состояние, когда дыхание отсутствует.
Подсчет количества дыханий, определение его типа и различных нарушений целесообразно проводить незаметно для самого больного. Это можно сделать одновременно с подсчетом пульса по движению грудной клетки или одеяла. Дыхательные движения считаются в течение 1 мин. Каждый цикл (вдох-выдох) считается одним дыхательным движением. Результаты подсчета заносят в температурный лист синим карандашом.
Одним из признаков заболевания дыхательной системы является кашель. Сухой кашель бывает при острых респираторных вирусных заболеваниях, заболеваниях плевры, начальных стадиях воспаления легких, остром абсцессе легких, закрытии просвета бронха инородным телом. Влажный кашель обусловлен накоплением патологического секрета (мокроты) и выведением его наружу. Он появляется в стадии разрешения острого трахеобронхита, крупозной пневмонии, является постоянным симптомом хронического бронхита, очаговой пневмонии, туберкулеза легких и других заболеваний.
Собирание мокроты и обеззараживание ее.
Мокрота может быть слизистой, слизисто-гнойной, гнойной, кровянистой и серозной. Собирают ее в плевательницу сосуд из темного стекла с завинчивающейся крышкой. Затем, если предстоит исследование, мокроту из плевательницы переливают в чистую, сухую стеклянную баночку, закрывающуюся плотной крышкой. Для анализа в лабораторию направляют либо утреннюю мокроту, полученную после сна, либо все суточное количество. В последнем случае баночку хранят в темном сухом месте. Перед забором мокроты больной должен почистить зубы и прополоскать рот. На баночке должны быть фамилия и инициалы больного, номер палаты, дата и время взятия мокроты.
Ингаляция
Представляет собой вдыхание лекарственных веществ. Различают паровую, аэрозольную и газовую ингаляцию. Для паровой ингаляции применяются - ингаляторы со спиртовым или электрическим подогревом. Образующийся в них пар выходит через специальный патрубок и, засасывая в свою струю раствор лекарства из специального стаканчика, распыляет его. Паровая ингаляция требует соблюдения определенных правил. Санитарный инструктор должен следить, чтобы в ингаляторе постоянно была вода, а стаканчик наполнялся соответствующим лекарством. Стеклянный (фарфоровый) цилиндр, который больной берет в рот или приставляет к носу, каждый раз перед употреблением необходимо промыть, прокипятить и остудить. Больного нужно обучить правильному дыханию. Вся процедура не должна продолжаться более 10 мин, а температура пара превышать 50-60°С.
Ингаляция аэрозолей осуществляется с помощью специальных аппаратов, основанных на принципе распыления аэрозоля сжатым воздухом. Ингаляция аэрозолей, может проводиться индивидуально или коллективно (в специально отведенном помещении).
Тазовая ингаляция основана на применении различных газов, находящихся в баллонах. Наиболее широкое применение получил кислород. Существуют различные виды кислородных ингаляторов (И-2, КИ-4 и др.).
Наиболее удобным для работы как в стационарных, так и в полевых условиях является ингалятор КИ-4.02. Он предназначен для терапии кислородом или кислородно-воздушной смесью.
Уход и наблюдение за больными при рвоте.
Одним из признаков нарушения функции пищеварения или отравления является рвота. Причины ее самые разнообразные. Рвоте нередко предшествует тошнота. В связи с тем, что тошнота и рвота могут служить диагностическим признаком, санитарный инструктор должен обращать внимание на время возникновения рвоты (натощак или после еды), содержимое рвотных масс, их запах и т.д. Особое внимание обращается на наличие в них крови и каловых масс.
При появлении рвоты больному придают полусидячее положение, а при его нахождении в постели поворачивают голову набок. В случае кровавой рвоты больного надо уложить на спину, на подложечной области разместить пузырь со льдом или грелку с холодной водой и вызвать врача. Особое внимание обращается на больных, находящихся в бессознательном состоянии, т.к. рвотные массы при вдохе могут попасть в дыхательные пути и вызвать тяжелые осложнения. Чтобы этого не случилось, рвотные массы из полости рта удаляются пальцем, обернутым в марлю, салфетку, носовой платок, полотенце и т.д.
Если у больного плотно сомкнуты зубы, рот раскрывают с помощью роторасширителя. Он представляет собой две металлические пластинки, клювовидно раздвигающиеся на одном конце и фиксированные винтовым устройством на другом. Перед применением винт роторасширителя вывертывают против часовой стрелки до упора и тем самым прижимают обе пластины друг другу. Затем раздвигающийся конец вводят между зубами сбоку и поворотом винта по часовой стрелке расширяют ротовое отверстие.
Для лабораторного исследования рвотные массы собирают в стерильные банки или широкогорлые флаконы емкостью 0,25-0,5 л.; отверстие посуды закрывают целлофаном или плотной вощаной бумагой и направляют в лабораторию. До отправки они хранятся в прохладном месте. Материалы в лабораторию представляются с указанием фамилии, инициалов, номера воинской части, подразделения (а если больной находится на стационарном лечении - номер палаты и отделения), где служит больной, даты и времени забора рвотных масс.
При наблюдении за деятельностью кишечника обращают внимание на выраженность его урчания и вздутия, отхождение газов, характер испражнений и их частоту, наличие геморроя. Для профилактики нарушений деятельности кишечника следует принять меры по обеспечению нормального и регулярного стула, а также чистоты области заднего прохода. Очень важно, чтобы больной быстро удовлетворял появившийся позыв на низ, а не был бы вынужден долго задерживать его. Тяжелобольным подкладное судно нужно подавать в кровать. Для этого одной рукой больному помогают приподнять таз, а другой судно подводят широким концом под ягодицы. Судно располагают таким образом, чтобы промежность находилась над срединой большого круга. По окончании дефекации судно немедленно уносят из помещения. У тяжелобольных заднепроходное отверстие вытирается ватой – или туалетной бумагой. Слабым больным с небольшим подкожным жировым слоем, со склонностью к образованию пролежней, а также с недержанием кала необходимо давать надувные резиновые подкладные судна. Возможно также одевать на такие больные памперсы соответствующих размеров.
Для лабораторного анализа кал берут шпателем из судна и кладут в чистую стеклянную банку. При этом следует отобрать комочки слизи, кровянистые сгустки и друге подозрительные включения. Направление в лабораторию заполняют так же, как и для исследования рвотных масс. Ходячие больные отбирают кал самостоятельно. Для этого в туалете на ночь выставляются баночки, снабженные деревянными палочками (шпателями). На баночку наклеивается этикетка с указанием фамилий, инициалов, палаты и номера отделения.
- 25.10.2022 15:25
- Обучение неработающего населения по ГО и ЧС
- 568 Прочтений
Назад


